CAMPAMENTO
Tema: Primeros Auxilios
MODULO 1 GENERALIDADES
Se entiende como primeros auxilios a las técnicas y procedimientos de carácter inmediato, limitado, temporal, profesional o de personas capacitadas o con conocimiento técnico que es brindado a quien lo necesite, víctima de un accidente o enfermedad repentina.
Su carácter inmediato radica en su potencialidad de ser la primera asistencia que esta víctima recibirá en una situación de emergencia. Limitado porque de todas las técnicas, procedimientos y concepciones que existen en la Medicina de emergencias y desastres, solo utiliza una pequeña parte de ídem, por esto el socorrista nunca debe pretender reemplazar al personal médico, pueden ser de primera instancia o de segunda instancia
Se define como primeros auxilios como la asistencia o tratamiento inmediato que se presta alguien herido o repentinamente enfermo,antes de la llegada de una ambulancia u otra persona apropiadamente cualificada, para conservar la vida y evitar el agravamiento del estado de la victima.
2. Principios de actuación en primeros auxilios:

El socorrista que esta presente en el lugar del accidente debe actuar con dominio de la situación manteniendo la serenidad.
Hay que evaluar la situación rápidamente, sin precipitarse.
Si hay testigos,es el (el socorrista),quien toma la iniciativa pidiendo ayuda.Así pues,puede actuar con eficacia e impedir actuaciones nefastas de testigos bienintencionados pero incompetentes.
La actuación del socorrista sigue el protocolo PAS: proteger,alertar,socorrer.
Todo socorrista en sus actuaciones debe conocer y aplicar siempre en este orden los
siguientes principios básicos:
1º. PROTEGER:en primer lugar, a él mismo y después a la víctima. Podemos evitar
nuevos accidentes, si señalizamos el lugar del accidente. SÓLO si hay peligro para el
accidentado se le desplazará, manteniendo recto el eje cabeza-cuello-tronco.
2º. AVISAR: es decir dar el SOS, indicando: el número y estado aparente de los
heridos, si existen factores que pueden agravar el accidente (caídas de postes eléctricos)
y el lugar exacto dónde se ha producido el accidente. Saber que de la información que
nosotros demos, va a depender tanto la cantidad como la calidad de medios humanos y
materiales, que allí nos lleguen.
3º. SOCORRER:. Esta es la finalidad principal de los primeros auxilios, pero para
hacerlo correctamente previamente hace falta realizar la evaluación del herido.
3. Terminología Clínica:
-A -
AN:
ausencia o deficiencia
-ADENO: glándula
- ACRO: Prefijo
que indica relación con las extremidades o con una punta o extremo.
-ANISO: (aviso) Prefijo que significa «desigual o distinto»
- ANTE , ANTES: por delante en tiempo o espacio.
- ANTI : contra
de.
- ARTRO : articulación.
-MACRO: grande.
-BLEFARO: relativo
a los párpados o las pestañas.
-CIST :
vejiga urinaria.
-CITO: célula.
-CONDRO: cartílago.
-COLPO: vagina.
-BRADI: lento.
-DIS: anormal
- doloroso.
-MICRO: pequeño.
-ENDO: dentro.
-ENTERO: intestino.
-EPI: encima
de - sobre.
-HEMI: mitad
de.
-FLEB: vena.
-ESPLENO: brazo.
-MESO: en
el medio.
-GASTRO: estómago.
-FAGO: Comer.
-ESCLERO: duro
-HEMA: sangre.
-HETERO: diferente.
-HIDRO: agua.
-NEO: nuevo.
-HOMO: similar.
-HISTERO: útero.
-MIO: musculo.
-NEFRO: riñón.
-NEUMO: pulmón.
-OLIGO: escaso.
-OSTEO: hueso.
-PAN: extensión
- todo.
-PARA: al
lado de.
-PLEJIA: parálisis.
-SALPINGO: trompa
uterina.
-TENO: tendón.
- ATERO: quiste sebáceo.
-NASO: nariz.
-OTO: oído.
-PERI:
alrededor.
-CARCIN: cáncer.
-COLE:
bilis.
-DERMA:
piel.
-EU: bien.
-GINE:
mujer- ginecología.
-HIPER :
excesivo- mas allá.
-HIPO: deficiencia
- falta de.
-PATO: patología
enfermedad.
SUFIJOS
DE MÁS USO EN LA TERMINOLOGÍA CLÍNICA
- ALGIA: dolor.
- ANGIO: vaso.
- CELE: caída
- herniación.
- CENTESIS: punción.
-ECTASIA: dilatación.
-ECTOMÍA: extirpación.
-EMESIS: vomito.
-FAGIA: comer.
4. Valoracion del estado del accidentado: valoracion primaria ( el ABC) y valoracion secundaria.
VALORACION PRIMARIA
El proceso de valoración consiste en la recogida de datos sobre el paciente que pueden ser de utilidad para facilitar la correcta actuación del auxiliador. Esta valoración ha de ser sistemática y precisa. Hay dos formas complementarias y consecutivas de valoración: la primaria y la secundaria.
En una situación de urgencia, a pesar que la reacción instintiva de
cualquier persona es emprender alguna acción, no se ha de caer en este error,
pues la valoración primaria requiere pocos minutos y de su realización puede
depender la vida del accidentado.
La valoración primaria se inicia con la primera impresión que el auxiliador tiene al ver al herido, que se forma a partir de lo que vemos y oímos. Lo
primero en lo que nos tenemos que fijar es en su estado de consciencia, ya que
este influirá en las actuaciones que vayamos a realizar después. Seguidamente, hacemos la evaluación primaria propiamente dicha, que consiste en identificar problemas que amenazan la vida del individuo, resumidos en el ABC:
A.− AIRWAY → Permeabilidad de las vías aéreas, necesaria para que el aire llegue a los pulmones.
B.− BREATHING → Presencia o no de respiración espontanea.
C.− CIRCULATION → Existencia de latido cardiaco y ausencia de grandes hemorragias.
La alteración de estos tres puntos se da en la parada cardiorespiratoria.
.

VALORACION SECUNDARIA
Sólo después de realizar la valoración primaria y las debidas actuaciones (reanimación cardio−pulmonar, apertura de vías, etc.), si las hubo, se realiza la valoración secundaria.
Ésta consiste en la valoración del estado del accidentado de pies a cabeza, tanto por delante, por detrás y por ambos laterales. Se han de buscar:
* Fracturas de miembros o de la columna vertebral.
* Golpes recibidos en la cabeza, tórax, abdomen y/o espalda que puedan
producir hemorragias internas.
* Lesiones, contusiones, quemaduras, dolor, etc
._. Durante este proceso se interrogará al enfermo, si está consciente, intentando obtener la mayor cantidad de información posible por si dejara de estarlo. Se anotaran, y posteriormente se trasmitirán a los servicios sanitarios,
los siguientes datos:
*Nombre y apellidos.
* Edad.
* Constantes vitales (pulso y respiración).
* Enfermedades que padezca o haya padecido.
* Medicación que toma habitualmente (anticoagulantes, insulina...).
* Alergias a algún medicamento.
* Localización del dolor.
* Hormigueos, "descargas eléctricas", entorpecimiento de las piernas.
* Si existe hemorragia la cantidad aproximada y el origen.
* Si se está realizando la Reanimación Cardiopulmonar, tiempo desde la parada y tiempo que se está realizando la maniobra.
._. Lo que siempre hay que tener en cuenta, tanto para valorar al paciente como para asistirlo es que:
*SI DUDAMOS SI TIENE UNA LESIÓN O NO, SIEMPRE HAY QUE TRATARLO COMO SI LA TUVIERA.
*SI DUDAMOS DE COMO SE REALIZA ALGUN TIPO DE MANIOBRA O ACTUACIÓN, MEJOR NO REALIZARLA.
*NUNCA MOVILIZAR A LA VÍCTIMA DE DONDE ESTE, A NO SER QUE FUERA ABSOLUTAMENTE NECESARIO POR ESTAR EN PELIGRO SU VIDA.
*EN CASO DE MOVILIZARLE, TRATARLE SIEMPRE COMO SI TUVIERA LESIONES VERTEBRALES, MOVIÉNDOLE COMO UN BLOQUE, AUNQUE NO SEPAMOS SI LAS TIENE O NO.

5. Legislacion en Primeros Auxilios:
Segun al articulo 1 del codigo penal, "Son delitos o faltas las acciones u omisiones dolosas o culposas penadas por la ley".
Vemos que para que exista responsabilidad criminal y por tanto delito, el ser humano debe haber actuado con dolo o con culpa, o sea, con intencion o con imprudencia, respectivamente.
Intencion : deseo expreso de causar un mal, con conciencia y voluntad, sabiendo lo que se hace y queriendo hacerlo.
Culpa o imprudencia : el individuo realiza una accion sin intencion, pero actuando sin la debida diligencia, causando un resultado dadoso, previsible y penado por la ley.
Segun lo expuesto, para que el socorrista incurra en delito, cuando actua en funciones propias del socorrismo, o bien debera causar un mal con intencion de hacerlo, o causara un mal sin intencion, pero omitiendo aquellos pasos, aquellas atenciones indispensables que debe conocer inexcusablemente.
Concretando, diriamos que los delitos en que puede incurrir el socorrista serian los siguientes:
1.- Omision del deber de socorro :
Este delito este previsto y penado en el art. 489 bis, parrafo 30 del codigo penal, con el siguiente contenido: "El que no socorriere a una persona que se hallare desamparada y en peligro manifiesto y grave, cuando pudiere hacerlo sin riesgo propio ni de tercera, sera castigado con la pena de arresto mayor y multa".
En la misma pena incurrira el impedido de prestar socorro, no demandare con urgencia el auxilio ajeno. Si la victima lo fuere por accidente ocasionado por el que omitio el auxilio debido, la pena sera de prision menor.
Segun este articulo, el delito se cometera de tres formas distintas.
- Cuando el socorrista omita la prestacion de socorro a una persona que esta desamparada y en peligro manifiesto y grave. No hace falta que la persona fallezca a consecuencia de la situacion en que se encuentra, el delito se produce simplemente por no ayudarla.
- Cuando el socorrista no puede prestar auxilio personalmente, por alguna razon y se queda de brazos cruzados, sin buscar auxilio ajeno.
- Cuando la victima lo es por accidente ocasionado por el que omitio el auxilio debido, el propio socorrista.
Estos deberes de solidaridad comunes a todas las personas, lo son mas fuertes para aquellos que voluntariamente o por contrato asumen la funcion de socorrer a las personas. Del socorrista no solo se va a demandar la actuacion, sino tambien el intento de evitar el resultado que pueda producirse, asi el socorrista que contempla como una persona se esta ahogando y no actua, por determinados prejuicios, o por conocer en aquella persona a un enemigo, por ejemplo, incurrir en responsabilidad agravada por "comision, por omision" reservada para quienes han contratado la obligacion legal de socorrer, o han asumido voluntariamente ciertas obligaciones, o han creado ellos la fuente del peligro. No solo se exige actuar, sino ademas, intentar evitar la produccion del resultado lesivo.
2.- Omision del deber de impedir a denunciar ciertos delitos :
Este es otro delito por omision que tambien pretende proteger ese bien que es la solidaridad humana. Segun el articulo 338 bis.: "El que pudiendo con su intervencion inmediata y sin riesgo propio a ajeno impedir un delito contra la vida o que cause grave dado a la integridad, libertad sexual, libertad o seguridad de las personas, se abstuviese voluntariamente de hacerlo sera castigado con las penas de arresto mayor o multa o con ambas".
En las mismas penas incurrira el que se abstuviese de poner en conocimiento de la autoridad o de sus agentes en el plazo mas breve posible. los hechos delictivo a que se refiere el parrafo anterior. Vemos como en este caso, la ley solo castiga la pasividad; el individuo ante una situacion delictiva tiene que intervenir para evitarlo y si no puede intervenir, tiene al me nos la obligacion de denunciarlo. La ley exige intervenir, solo cuando no hay riesgo; no es delito abstenerse cuando hay riesgo propio o ajeno lo cual es logico ya que no se puede pedir a una persona ( en nuestro caso a un socorrista ), que sea un "superman".
3.- Denegacion de auxilio:
Esta figura juridica esta pensada para aquellas personas que ostentan la condicion de funcionarios publicos y por tanto tienen mayor obligacion de intervenir que un ciudadano corriente.
El articulo 371 del codigo penal establece en su parrafo segundo: "..en iguales penas incurriara el funcionario publico que requerido por un particular a prestar algun auxilio a que este obligado por razon de su cargo para evitar un delito u otro mal, se abstuviera de hacerlo sin causa justificada".
Podria darse el caso de que un socorrista fuese funcionario publico, si estuviese incorporado a la administracion por una relacion de servicios profesionales y retribuidos como tal.
4.- Delitos imprudentes:
Señalabamos al comienzo de este apartado la diferencia entre intencion e imprudencia, y convenzamos que la imprudencia se produce cuando la accion carecta de intencion, pero no se habla puesto en ella la debida diligencia y por eso resultaba un mal.
La imprudencia temeraria es un delito recogido en el art. 565 del codigo penal y la imprudencia simple se considera una falta prevista en los articulos 586 bis y 600 del mismo texto legal.
La distincion entre delito o falta no se mide en este caso por la mayor o menor grave dad del resultado producido, sino por la mayor o menor falta de prevencion y diligencia del sujeto.
Un socorrista incurrira en imprudencia, por ejemplo, al manipular inadecuadamente a un herido cuyos sintomas indican que pueden sufrir lesion de columna vertebral.
5.- Lesion por accidente:
MODULO 2 GENERALIDADES:
1. CLASIFICACION DE HERIDOS Y AFECTADOS
La necesidad de clasificar a los heridos de un accidente con múltiples víctimas es un hecho largamente explicado en toda la bibliografía existente sobre el tema. Sin embargo, este acuerdo general, se rompe cuando se trata de determinar el procedimiento para llevarlo a cabo, así como las categorías en que deben ser clasificados los heridos y, otros muchos aspectos relacionados con el tema.
Nosotros hemos resuelto el tema de la clasificación de heridos mediante un primer triage rápido y sensible mediante el uso de nuestro propio método y, un segundo triage (Priorización para la Evacuación) en base al Revised Trauma Score.
El Método
El M.R.C.C. es un método de clasificación rápida de heridos, diseñado por los autores en 1997, para su uso en accidentes con múltiples víctimas por parte de personal no médico. El MRCC está destinado a la realización de una primera clasificación de los heridos de un accidente con múltiples víctimas (1º Triage). Se trata de una variante simplificada del método S.T.A.R.T. del grupo de trabajo del Hoag Memorial Hospital Presbyterian de California (1984).
Es un método sencillo y fácil de aplicar, permitiendo clasificar a una víctima en menos de un minuto. Su uso, junto con los Kit de clasificación M.R.C.C. permite la correcta realización de un primer y segundo triage, así como la recogida de la información más relevante del herido.
Método Rápido de Clasificación en Catástrofes.
Marcha Respiración Circulación y Conciencia.
El método surgió a raíz de comprobar la facilidad con que el equipo de bomberos del Aeropuerto de Bilbao olvidaba partes fundamentales del Método S.T.A.R.T. tan solo seis meses después de haber sido adiestrados en el mismo. Para su confección se valoraron aquellos aspectos fundamentales que fueron olvidados con mayor frecuencia, simplificándolos para evitar su olvido, sin que ello influyera en la sensibilidad del método.
Es un método sencillo (fácil de aprender y de utilizar), rápido de aplicar (< 1 minuto) y que iincorpora dos tratamientos básicos (Control Vía Aérea en víctimas inconscientes y Control de Hemorragias); porque entiende que el retraso en su aplicación puede conducir, en muchos casos al fallecimiento prematuro de la víctima.
El método valora secuencialmente la Marcha, la Respiración, la Circulación y la Conciencia. Tal y como se describe en el algoritmo de la figura.
Una vez que la víctima ha sido clasificada se procede al control de la vía aérea en víctimas inconscientes (de preferencia con un tubo orofaríngeo y en su ausencia mediante la colocación de la misma en posición lateral de seguridad) y al control de las hemorragias importantes mediante la rápida aplicación de un vendaje hemostático.
El método debe permitir clasificar una víctima en unos 30 segundos, y colocar el tubo orofaríngeo (o P.L.S.) y un vendaje hemostático, de tal forma que en el peor de los casos una víctima inconsciente que sangra con abundancia por una lesión debe ser clasificada y pre-tratada (Control inicial de la Vía Aérea y aplicación de un vendaje hemostático) en algo mas de un minuto.
Durante las tareas de clasificación de heridos en una catástrofe se admite la maniobra Frente-Mentón para abrir la Vía Aérea, a pesar de que se trata de víctimas politraumatizadas en las que estaría mas indicado otras maniobras como la Elevación Mandibular o la Triple Maniobra Modificada. Este hecho se debe a los condicionantes de la situación. Pero en los casos en los que el número de víctimas es pequeño es imprescindible el uso de las técnicas que no producen la extensión de la columna cervical.
El Kit M.R.C.C.
El M.R.C.C. Kit, desarrollado de los autores permite la clasificación de los heridos en cuatro categorías. Esta compuesto por tres módulos, el primero de los cuales que hace las funciones de abrazadera de los otros dos, se reserva para la identificación, características del traslado y determinación de la prioridad del herido. La marcación de prioridad se hace mediante solapas desprendibles identificadas mediante colores codificados Es novedoso, que en las solapas de la propia tarjeta se indique los pasos a seguir para la clasificación de las víctimas según el Método M.R.C.C.
El segundo módulo, que se puede extraer fácilmente del primero, está reservado a la información médica: Antecedentes de Importancia (Alergias, Ultima Comida, Medicación que toma, Enfermedades que padece), Lesiones que le son apreciadas, Cuadro de evolución de las constantes vitales y tratamientos dispensados en él arrea del siniestro. El kit está pensado para que en todos los heridos de Prioridad I quede a la vista este cuadro de evolución de sus constantes vitales, al haber sido desprendidas las dos últimas solapas del primer módulo. El reverso de este módulo presenta un cuadro para la valoración del Trauma Score
La posibilidad de poder separar fácilmente cada uno de los tres módulos, está destinada para aquellos casos en que la víctima ya estabilizada debe esperar turno para ser evacuada. En este caso la persona encargada de dirigir la evacuación de los heridos, puede disponer en su propia mano de toda la información médica de cada víctima, al tiempo que esta sigue identificada por el resto del kit o en su caso por una pegatina autoadhesiva incorporada en el tercer módulo.
El tercer módulo se compone de un pequeño espacio para anotaciones y cuatro etiquetas autoadhesivas de cada color, adecuadamente numeradas
Los tres módulos, las solapas desprendibles y las etiquetas autoadhesivas se encuentran identificadas por un código alfanumérico de tres letras y tres dígitos. Esta codificación se pensó en aras de que sea fácil su transmisión vía radio, tan solo con los tres últimos dígitos. Las tres primeras letras identificativas del lugar o de la institución propietaria de los kits, están destinadas para el caso de que en un mismo siniestro se utilicen dos o más juegos de clasificación, en cuyo caso sería preciso la utilización de todo el código alfanumérico de la tarjeta para identificar correctamente a la víctima.
Se podrian clasificar de acuerdo a las lesiones a aparatos o sistemas afectados:
-Trauma.(lesiones a tejidos varios producidos por un mecanismo)
-Cardiovascular.
-Cardiorespiratorio.
-Respiratorio.
-Neurologico.
-Metabolicas (Hipoglucemia, Hiperglucemia, intoxicaciones).
2. HEMORRAGIAS Y COMO DETENERLAS:

Hemorragia:
La hemorragia es la salida de la sangre desde el sistema cardiovascular, provocada por la ruptura de vasos sanguíneos como venas, arterias y capilares. Es una situación que provoca una pérdida de sangre, y puede ser interna o externa.
COMO DETERNERLAS:
Por favor no pongas un torniquete es el peor error que puedes hacer puedes causar una gangrena en la extremidad, y si piensas que ponerle cafe, mayonesa, catsup, jabon o lo que sea es bueno lamento decirles que no por que cuando llegan al hospital tenemos que lavarle con mucha fuerza y el dolor es tremendo aparte puedes causar una infeccion, lo correcto seria que eleves la extremidad sobre el corazon, hagas presion en la arteria o vena mas cercana para evitar la irrigacion y poner hielo un poco mas arriba de la cortada es muy buena opcion tambien por que contrae venas y vasos. pero la cortada no la toques.
Hemorragia Externa:
TRATAMIENTO
- Con el herido tendido se hace compresión local en el punto que sangra, bien con uno o dos dedos o con la palma de la mano, en función de la extensión de la herida.
- Si la hemorragia cesa, procederemos a colocar un vendaje compresivo.
- CUELLO: carótida.
- HOMBRO: retroclavicular.
- BRAZO: arteria humeral (cara interna del brazo).
- MUSLO: arteria femoral(ingle).
- PIERNA: arteria poplítea.
- Aplastar siempre la arteria o vena contra el hueso lo más cerca posible de la herida.
- No aflojar nunca el punto de compresión.
- Mantener al herido echado horizontalmente.
Torniquete
Sólo se utilizará:
- Cuando el socorrista está solo y debe atender a otros accidentados de extrema gravedad.
- En caso de miembros seccionados o aplastados.
- EL TORNIQUETE se coloca por encima del codo o por encima de la rodilla, entre el corazón y la herida.
- Una vez colocado no debe aflojarlo nunca.
- Debe permanecer a la vista, colocándole un rótulo indicando nombre, hora y minuto de colocación.
Hemorragia Interna:
TRATAMIENTO
- Vigilar al accidentado para detectar signos de colapso como palidez, sed, ansiedad, frío, taquicardia.
- Tenderlo horizontalmente.
- Abrigarlo.
- Tranquilizarlo.
3.HERIDAS Y SU ATENCION:
DEFINICION:
Son lesiones que producen pérdida de la integridad de los téjidos blandos. Son producidas por agentes externos, como un cuchillo o agentes internos como un hueso fracturado; pueden ser abiertas o cerradas, leves o complicadas.
SEÑALES:
Las principales son:
- dolor
- hemorragia
- destrucción
- daño de los tejidos blandos.
CLASIFICACION DE LAS HERIDAS:
Heridas abiertas:
Heridas cerradas:
Heridas simples:
Heridas complicadas:
CLASIFICACION SEGUN EL ELEMENTO QUE LAS PRODUCE:
Heridas cortantes o incisas: Producidas por objetos afilados como latas, vidrios, cuchillos, que pueden seccionar musculos, tendones y nervios. Los bordes de la herida son limpios y lineales, la hemorragia puede ser escasa, moderada o abundante, dependiendo de la ubicación, número y calibre de los vasos sanguíneos seccionados.
Heridas punzantes : Son producidas por objetos puntudos, como clavos, agujas, anzuelos o mordeduras de serpientes. La lesión es dolorosa . la hemorragia escasa y el orificio de entrada es poco notorio; es considerada la más peligrosa porque puede ser profunda, haber perforada vísceras y provocar hemorragias internas. El peligro de infección es mayor debido a que no hay acción de limpieza producida por la salida de sangre sal exterior. El tétanos, es una de las complicaciones de éste tipo de heridas.
Heridas cortopunzantes : Son producidas por objetos agudos y afilados, como tijeras, puñales, cuchillos, o un hueso fracturado. Es una combinación de las dos tipo de heridas anteriormente nombradas.
Heridas laceradas : Producidas por objeto de bordes dentados (serruchos o latas). Hay desgarramiento de tejidos y los bordes de las heridas son irregulares.
Heridas por armas de fuego : Producidas por proyectiles; generalmente el orificio de entrada es pequeño, redondeado limpio y el de salida es de mayor tamaño, la hemorragia depende del vaso sanguíneo lesionado; puede haber fractura o perforación visceral, según la localización de la lesión.
Raspaduras, excoriaciones o abrasiones :
Heridas avulsivas: Son aquellas donde se separa y se rasga el tejido del cuerpo de la víctima. Una herida cortante o lacerada puede convertirse en avulsiva. El sangrado es abundante, ejemplo. mordedura de perro.
Heridas contusas : Producidas por piedras, palos, golpes de puño o con objetos duros. Hay dolor y hematoma, estas heridas se presentan por la resistencia que ofrece el hueso ante el golpe, ocasionando la lesión de los tejidos blandos.
Magulladuras : Son heridas cerradas producidas por golpes. Se presenta como una mancha de color morado.
Amputación : Es la extirpación completa de una parte o la totalidad de una extremidad.
4. VALORACION PRIMARIA Y SECUNDARIA:
La valoración primaria de un paciente consta de valorar aquellos parámetros o funciones o factores del paciente que, de encontrarse alterados, ponen en peligro la vida del paciente. Es la secuencia "ABCD" que se combinará con la valoración según los protocolos de RCP.
A. Valoración de permeabilidad de la vía aérea, con control cervical en aquellos pacientes de los que se sospeche lesión de dicha zona.
La disminución o pérdida total del nivel de conciencia, crea una relajación muscular
que genera la caida de la lengua hacia atrás, sobre el paladar posterior,
obstaculizando el paso de aire hacia la traquea.

5.VENDAJES Y MATERIALES PARA INMOVILIZACION:
Vendajes:
Los vendajes son procedimientos que tienen como objetivo
cubrir con una venda, una zona lesionada (heridas, quemaduras,
etc.), también sirven para sostener una parte del cuerpo (Ej.
Fracturas, luxaciones).
Venda: Es una porción de gasa, tela o cualquier otro material
que pueda utilizarse para los fines antes mencionados; por lo general,
las vendas son de dos tipos fundamentales: Las triangulares y
enrolladas. Las “curitas” son pequeñas vendas adhesivas.
Las vendas triangulares llevan su nombre por la forma,
generalmente son de tela resistente o lienzo y su tamaño varía
de acuerdo con el sitio a vendar. En ocasiones el que presta
primeros auxilios se ve obligado a usar el pañuelo triangular
debido a la comodidad y rapidez de su uso.
Las enrolladas son hechas de varios materiales como algodón,
elástico, semielástico, tela, gasa y otros como la de yeso. El material
más usado es la gasa porque tiene la ventaja de ser fresca, porosa,
suave y INMOVILIZACIONES.

Inmovilizaciones
La inmovilización tiene como fin evitar movimientos a nivel de la lesión (efecto antiálgico y relajante muscular) así como corregir el desplazamiento de los fragmentos, de una forma definitiva o temporal.Existen dos tipos de inmovilización: interna y externa. Únicamente nos vamos a ocupar de la segunda, ya que la primera es la que los traumatólogos realizan en el quirófano.Para realizar una inmovilización externa, en primeros auxilios, podemos utilizar materiales tales como: mantas, pañuelos, toallas, vendas, tablas de madera, palos, ramas de árboles, etc. Es decir, todo aquello que tengamos a manos y que creamos que puede sernos útil.Cómo inmovilizar: Traumatismo de columna (a cualquier nivel):
- Evitar lateralizaciones, rotaciones, y flexoextensiones,
- Colocar la cabeza en posición neutral, manteniendo en todo momento una ligera tracción,
- Colocarle un collarín cervical homologado o de construcción propia (con periódicos, cartón, cordones, cinturones, etc.)
- Moverle en bloque
- Poner hielo sobre la zona contusionada.
Cómo inmovilizar: Traumatismos de hombro, codo y brazo:
- Colocarle un cabestrillo con un pañuelo o similar,
- Inmovilizar el brazo, pegándolo al cuerpo (con otro pañuelo),
- Poner hielo sobre la zona contusionada.
Cómo inmovilizar: Traumatismos de antebrazo, muñeca o mano:
- Poner el brazo en cabestrillo con la mano algo más elevada que el codo,
- Poner hielo sobre la zona contusionada.
Traumatismos de cadera y miembros inferiores:
- Inmovilizar el miembro afecto, uniéndolo al contralateral,
- A ser posible, transportar el miembro elevado,
- Poner hielo sobre la zona contusionada.


6.ESTADOS DE INCOSIENCIA Y TRATAMIENTOS:

efecto antiálgico y relajante muscular) así como corregir el dPara definir INCONCIENCIA podemos decir que es: La pérdida del conocimiento, una persona es incapaz de responder a otras personas y actividades, a menudo se le puede denominar estado comatoso.Hay otros cambios que pueden ocurrir en el nivel de conciencia de la persona sin quedar inconsciente. En términos médicos, estos cambios se denominan "alteración del estado mental" o "cambio en el estado mental" e incluyen confusión, desorientación o estupor repentinos.La pérdida del conocimiento y cualquier otro cambio SÚBITO en el estado mental deben tratarse como una emergencia médica.Si alguien está despierto, pero con menos lucidez mental de lo usual, hágale algunas preguntas simples tales como:* ¿Cómo te llamas?* ¿Qué fecha es hoy?* ¿Cuántos años tienes?Las respuestas incorrectas o la incapacidad para responder la pregunta sugieren un cambio en el estado mental.TIPOS DE INCONSCIENCIA: Por actividad motora disminuida o disminución del nivel de conscienciaComprendido por grados, está dividido en 3 grupos principales:Coma. Es el más grave de los problemas de la consciencia y de la vigilia. Altera de forma más o menos total las funciones de relación. Un enfermo en coma puede no reaccionar ni a estímulos nociceptivos (que provocan una agresión dolorosa de los tejidos, por ejemplo pincharlos o perforarlos).Estupor. Abarca desde un estado en el cual la persona no reacciona sino a los estímulos simples: su nombre, ruido, luz fuerte, sacudir al sujeto... hasta un enfermo que no reacciona frecuentemente más que a estímulos nociceptivos (que provocan una agresión dolorosa de los tejidos, por ejemplo pincharlos o perforarlos).Obnubilación. Es un estado menos severo, la persona responde correctamente a las órdenes complejas (ejecuta órdenes escritas, realiza calculo mental...), pero con lentitud, fatiga o bastante dificultad de concentración.Obnubilación de consciencia:o Grado leve a moderado - comprensión dificultada. Sopor, confusión, estupor, incapacidad de acción espontánea y coma.o Grado profundo - imposible cualquier actividad voluntaria consciente y ausencia de cualquier indicio de consciencia.Confusión mental. Es una alteración global y aguda de las funciones psíquicas, cuyas causas orgánicas o psíquicas son múltiples.ConsideracionesEstar dormido no es lo mismo que estar inconsciente, ya que una persona que está dormida responde a ruidos estridentes o sacudones suaves, pero una persona inconsciente no lo hace.Una persona inconsciente no puede toser ni aclararse la garganta, lo que puede llevar a la muerte si hay obstrucción de las vías respiratorias.
7.CONVULSIONES Y EPILEPSIA:

Convulsiones
Epilepsia
- La epilepsia es un término general para varios tipos de convulsiones. Las personas con epilepsia diagnosticada han tenido más de un episodio de convulsiones, y es posible que hubieran tenido más de un tipo de convulsiones.
8. FRACTURAS ABIERTAS Y CERRADAS:
Las fracturas son roturas en los huesos que pueden ser parciales o totales, y dependiendo de ello será el tratamiento a recibir y la rehabilitación. ¿Qué es una fractura abierta y cerrada? Conozca todas las respuestas de fracturas en el mejor portal de primeros auxilios.
Ante la pregunta de qué es una fractura, se puede decir básicamente que es la discontinuidad del hueso por una rotura que se produce generalmente de un modo accidental.
Es la rotura de un hueso, por lo que rápidamente se debe corregir para calmar el dolor que ocasiona y corregir el hueso para que se recupere en la posición adecuada.
No existe un solo tipo de fractura ni un tamaño exclusivo, ya que dependen del grado y la zona donde ocurre la lesión.

Existen dos tipos de inmovilización: interna y externa. Únicamente nEn el caso de aquellas lesiones que no revisten demasiada gravedad se dice que es una fractura simple, a diferencia de las fractura expuesta que son los casos más complejos que requieren cirugía segura.Cuando el diagnóstico médico indica que es una fractura completa, se refiere a que el hueso está completamente partido en dos partes, mientras que la “conminuta” es cuando el hueso se quiebra en más de dos partes o se astilla.También se utiliza el término de quebradura de tallo verde, lo que implica que el hueso sufre una rotura en uno de los extremos, en tanto que la fractura en arco es cuando no se llega a una rotura ósea pero se dobla el hueso (caso muy común en los niños).¿Qué es una fractura abierta y una cerrada? La fractura abierta se puede percibir a simple vista, pudiendo atravesar la piel y donde se llega a ver el hueso fracturado.Hay casos en los que no se llega a ver el hueso pero se logra divisar por debajo del tejido su quebradura.
La fractura cerrada se mantiene interna, pero el dolor que causa puede hacer deducir que se trata efectivamente de rotura.El dolor es un factor común que se repite absolutamente en todas las fracturas, los dolores fuertes y las hinchazones generalmente están presentes.Las fracturas que suceden más comúnmente son las de:- cadera- fémur- tibia- peroné- muñeca- tobillo
9.LESIONES DE COLUMNA Y LESIONES CRANEOENCEFALICAS:
Las lesiones de columna cuando pasan desapercibidas o son mal manejadas pueden ocasionar daños permanentes de por vida, que van desde la parálisis parcial de alguna extremidad a una invalidez total.
Cuando se sufre un accidente en donde hay mecanismos de aceleración desaceleración como: caídas de dos veces la altura del paciente, atropellamientos, choques en vehículos automotores, rodamientos en escaleras, descargas eléctricas y golpes en la cabeza al realizar un clavado en aguas poco profundas; se debe sospechar de lesiones de columna vertebral. En ocasiones puede haber lesión medular inmediata como consecuencia del accidente, también puede que solo exista lesión de columna sin daño medular, pero un mal manejo inicial en su inmovilización puede ocasionarlo.
¬Las lesiones pueden estar asociadas a los movimientos que se presentan durante el accidente como pueden ser: Hiperextensión Cervical, Compresión de la Columna, Flexión Cervical , Desplazamiento Lateral del Cuello y Rotación Excesiva de la Cabeza.
¬Por tal motivo las lesiones de columna deben de ser sospechadas al analizar el mecanismo de lesión, por lo cual “Todo paciente de Trauma tiene lesión de columna hasta no demostrar lo contrario” y esto será valido hasta contar con radiografías.

Los traumatismos craneoencefálicos constituyen en el mundo un problema para la salud, teniendo un alto por ciento de muertes debido a sus consecuencias. Las causas más comunes que provocan los traumas son principalmente accidentes automovilísticos, caídas y violencias interpersonales, aunque pueden existir otras.Los traumas craneoencefálicos provocan más muertes e incapacidades que cualquier otro problema neurológico en los individuos menores de 50 años y representan la principal causa de muerte en los adultos y jóvenes.
Los traumas se deben a heridas penetrantes en el cráneo o a la aceleración o desaceleración rápida del cerebro, que lesiona los tejidos en el punto de impacto, en el polo opuesto (contragolpe) y, también, difusamente en el interior de los lóbulos frontales y temporales. El tejido nervioso, los vasos sanguíneos y las meninges se desgarran y rompen, lo cual ocasiona la aparición de interrupciones nerviosas, isquemia o hemorragia intracerebral y extracerebral y edema cerebral.
Las fracturas craneales pueden lacerar arterias meníngeas o senos venosos grandes, produciendo un hematoma epidural o subdural. Las fracturas, sobre todo las localizadas en la base del cráneo, pueden asimismo producir una laceración en las meninges, originando la salida de LCR por la nariz (rinorrea) o el oído (otorrea), o bien la entrada de bacterias o aire en el interior de la cavidad craneal.
Las lesiones iniciales al traumatismo quedan fuera del alcance del control médico, las lesiones secundarias, que se inician en el momento de impacto pero que se manifiestan después de un intervalo de tiempo más o menos prolongado, tienen posibilidades de actuación terapéutica.
10. PICADURAS Y MORDEDURAS:
En general, las mordeduras tienen principalmente dos complicaciones:
Primeros auxilios:
Picaduras Por :
 Picaduras de insectos:
Generalmente son leves, produciendo inflamación, enrojecimiento y prurito en la zona afectada; puede revestir gravedad si:
Primeros auxilios:
Aplicar una compresa encima de la picadura con: amoniaco rebajado, vinagre o hielo.
En el caso de picadura en el interior de la boca, hacer chupar hielo durante el traslado urgente al centro asistencial.
Vigilar las posibles alteraciones de las constantes vitales en los casos graves.
NO quitar los aguijones que aún tienen prendida la vesícula venenosa, si se desconoce la maniobra apropiada.
Mordedura de víbora
Se trata de una lesión caracterizada por:

2 puntos rojos, separados entre sí por 1 cm. aproximadamente, dolorosos, por los que se inocula el veneno.
Inflamación local progresiva.
Amoratamiento de la piel.
Media hora más tarde, se altera el estado general: malestar, sudoración, dolor de cabeza.
Primeros auxilios:
Colocar una ligadura (entre la herida y el corazón) que impida únicamente el retorno venoso (compresor venoso).
Mantener en reposo la zona afectada.
Desinfectar la herida y aplicar frío local (hielo).
Traslado urgente para la inyección de suero antiofidio (antes de 1 hora).
NO efectuar incisiones en la herida.
NO succionar el veneno.
Picadura de escorpión (alacrán)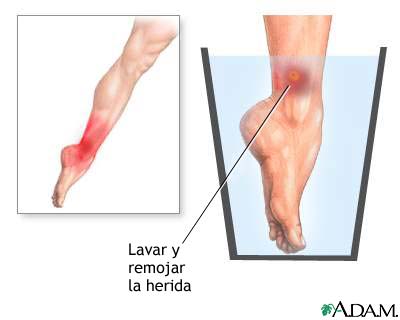
No suele ser grave en adultos pero sí en niños pequeños. Esta picadura se caracteriza por:
-|Causa un dolor muy intenso en el punto afectado.
-|Seguidamente produce hinchazón reducida alrededor de la picadura.
-|Poco después se presenta un trastorno general con temblores, vértigos, dolor de cabeza, sudoración, hipo y alteraciones respiratorias.
Primeros auxilios:
Si se trata de una extremidad, se colocará un torniquete cerca de la zona afectada, aflojándolo cada 10 minutos.
Se pondrán compresas muy frías sobre la picadura.
No hay que dar a la víctima estimulantes ni tampoco ninguna bebida alcohólica.
Procurar lo antes posible asistencia médica.
Garrapatas y sanguijuelas
Las garrapatas y sanguijuelas hay que desprenderlas con sumo cuidado ya que podría quedarse prendida la cabeza y originaría infecciones graves.
En el caso de las garrapatas, si ya está fuertemente adherida, trate de desprenderla echándole unas gotas de trementina o tocándola con una aguja caliente o la punta de un cigarrillo encendido.
Si aún así se mantiene prendida, no trate de separarla tirando de ella. Cúbrala con aceite, vaselina o cualquier otra pomada, impidiendo así la respiración del insecto; al cabo de media hora suele desprenderse.
Si tampoco este método diera resultado, coja la garrapata con unas pinzas (nunca la toque con los dedos), tirando de ella lenta y suavemente para no aplastarla y lograr que se desprenda totalmente la cabeza.
Lave después, abundantemente, la región afectada, frotando con agua y jabón. Las garrapatas pueden trasmitir diversas infecciones, pero generalmente esto no ocurre si no han permanecido adheridas mucho tiempo. Si la picadura se inflamara o produjera fiebre, o la garrapata estuviera incrustada en la piel, acuda a un centro asistencial.
Animales marinos
Estas lesiones raramente son graves. Por lo general provocan lesiones locales dolorosas debido a su acción urticante por contacto (medusas, anémonas), a sus espinas (erizo de mar) o a su picadura (raya, araña de mar). Estas últimas pueden provocar alteraciones generales.
Primeros auxilios:
Limpieza del área afectada con agua y jabón.
Calmar el dolor, aplicando compresas de amoniaco rebajado, vinagre o introduciendo la zona afectada en agua caliente.
Plantas urticantes
El contacto con las plantas urticantes (ortigas) puede provocar sobre la piel una reacción local con irritación, ardor y picor (prurito).
Primeros auxilios:
No rascar ni frotar la zona afectada.
Enfríe la zona con agua o aplique amoniaco sobre la zona afectada
11. QUEMADURAS
|
- Quemaduras de primer grado: afectan sólo la capa exterior de la piel y causan dolor, enrojecimiento e inflamación.
- Quemaduras de segundo grado (espesor parcial): afectan tanto la capa externa como la capa subyacente de la piel, produciendo dolor, enrojecimiento, inflamación y ampollas.
- Quemaduras de tercer grado (espesor completo): se extienden hasta tejidos más profundos, produciendo una piel de coloración blanquecina, oscura o carbonizada que puede estar entumecida.
Consideraciones generales
Antes de administrar los primeros auxilios, evalúe la extensión de las quemaduras de la persona y trate de determinar la profundidad de la parte más seria de la quemadura; luego, trate toda la quemadura como corresponde. En caso de duda, trátela como si fuera una quemadura grave.Al administrar los primeros auxilios antes de recibir ayuda médica profesional, se puede ayudar a disminuir la gravedad de la quemadura. La atención médica oportuna para quemaduras graves puede ayudar a evitar la cicatrización, discapacidad y deformaciones. Las quemaduras en la cara, las manos, los pies y los genitales pueden ser particularmente graves.Los niños menores de 4 años y los adultos de más de 60 años tienen una mayor probabilidad de complicaciones y muerte a causa de quemaduras graves.En caso de un incendio, usted y otras personas que estén allí están en riesgo de intoxicación por monóxido de carbono. Cualquier persona con dolor de cabeza, entumecimiento, debilidad o dolor torácico debe ser examinada.Causas
Las quemaduras pueden ser causadas por calor seco (como el fuego), por calor húmedo (como vapor o líquidos calientes), por radiación, fricción, objetos calientes, el sol, electricidad o sustancias químicas.Las quemaduras térmicas son las más comunes y ocurren cuando metales calientes, líquidos hirvientes, vapor o llamas entran en contacto con la piel. Suelen ser producto de incendios, accidentes automovilísticos, juegos con fósforos, gasolina mal almacenada, calentadores y mal funcionamiento de equipos eléctricos. Entre otras causas, se puede mencionar el mal manejo de petardos y los accidentes en la cocina, como puede suceder cuando un niño se sube a una estufa o toma una plancha caliente.Las quemaduras de las vías respiratorias pueden ser causadas por inhalación de humo, vapor, aire sobrecalentado o vapores tóxicos, a menudo en espacios poco ventilados.En algunas ocasiones, se hace seguimiento a las quemaduras en los niños en búsqueda de maltrato por parte de los padres.Síntomas
- Ampollas
- Dolor (el grado de éste no está relacionado con la gravedad de la quemadura, ya que las quemaduras más graves pueden ser indoloras)
- Peladuras en la piel
- Enrojecimiento de la piel
- Shock: se debe observar si hay palidez y piel fría y húmeda, debilidad, labios y uñas azulados y disminución de la capacidad de estar alerta
- Inflamación
- Piel blanca o carbonizada
Los síntomas de una quemadura en las vías respiratorias son:
- Boca carbonizada, labios quemados
- Quemaduras en la cabeza, cara o cuello
- Sibilancias
- Cambio en la voz
- Dificultad al respirar, tos
- Pelos de la nariz o de las cejas chamuscados
- Moco oscuro o con manchas de carbón
Primeros auxilios
PARA QUEMADURAS MENORES:1. Si no hay rupturas en la piel, deje correr agua fría sobre el área de la quemadura o sumerja el área en agua fría, pero no helada, durante por lo menos cinco minutos. Una toalla limpia, húmeda y fría también ayuda a reducir el dolor.2. Calme y bríndele confianza a la persona.3. Luego de lavar o remojar en agua por varios minutos, cubra la quemadura con un vendaje estéril o con un trozo de tela limpio.4. Proteja la quemadura de presiones o fricciones.5. Los medicamentos para el dolor que no necesitan receta médica, como el ibuprofeno o el paracetamol, se pueden utilizar para aliviar el dolor, a la vez que pueden ayudar a reducir la hinchazón. NO le dé ácido acetilsalicílico (aspirin) a niños menores de 12 años. Una vez que se enfríe la piel, una loción humectante también puede servir.6. Las quemaduras menores suelen sanar sin tratamiento adicional. Sin embargo, en el caso de quemaduras de segundo grado que cubran un área de más de dos o tres pulgadas en diámetro (5 a 8 cm), o si el área quemada es en la manos, pies, cara, ingles, glúteos o una articulación importante, trátela como si fuera una quemadura grave.7. Verifique que la persona esté al día con la vacuna antitetánica.PARA QUEMADURAS GRAVES:1. Si alguien se prende fuego, dígale que se detenga, se tire al suelo y ruede. Envuelva a la persona con un material grueso para apagar las llamas (un abrigo, una alfombra o una manta de algodón o lana) y rocíela con agua.2. Llame al número local de emergencias (911 en los Estados Unidos).3. Cerciórese de que la persona ya no esté en contacto con materiales ardientes. No obstante, NO le quite las ropas quemadas que estén pegadas a la piel.4. Verifique que la persona esté respirando. Si la respiración se ha detenido o si las vías respiratorias están bloqueadas, ábralas. De ser necesario, comience a administrar respiración artificial y RCP.5. Cubra el área de la quemadura con un vendaje estéril, húmedo y frío (si lo hay) o una pieza de tela limpia. Una sábana puede servir si el área de la quemadura es muy extensa. NO aplique ungüentos y evite reventar cualquier ampolla causada por la quemadura.6. Si los dedos de las manos o de los pies sufrieron quemaduras, sepárelos con compresas secas, estériles y no adhesivas.7. Eleve el área quemada por encima del nivel del corazón y protéjala de presiones y fricciones.8. Tome las medidas necesarias para prevenir el shock. Acueste a la persona, elevándole los pies unas 12 pulgadas (30 cm) y cúbrala con una manta o abrigo. Sin embargo, NO coloque a la persona en esta posición deshock si se sospecha que hay lesiones en la cabeza, cuello, espalda o piernas o si esto hace sentir a la persona incómoda.9. Continúe observando los signos vitales de la persona hasta que llegue asistencia médica. Esto significa elpulso, la frecuencia respiratoria y la presión arterial.No se debe
- NO aplique ungüentos, mantequilla, hielo, medicamentos, cremas, aceites en aerosol ni cualquier otro remedio casero en las quemaduras graves.
- NO respire, sople ni tosa sobre la quemadura.
- NO toque la piel muerta o ampollada.
- NO retire la ropa que esté pegada a la piel.
- NO administre nada a la persona por vía oral si hay una quemadura grave.
- NO sumerja una quemadura grave en agua fría, pues esto puede causar shock.
- NO coloque una almohada debajo de la cabeza de la persona si hay quemaduras de las vías respiratorias, porque esto puede cerrarlas.
12.PARTES AMPUTADAS
PARTES AMPUTADAS
Las partes del cuerpo que se amputan llegan, en un momento dado, a doler tanto como si existieran, hasta el punto de convertirse en una dolencia incapacitante.
Las partes del cuerpo que se amputan llegan, en un momento dado, a doler tanto como si existieran, hasta el punto de convertirse en una dolencia incapacitante
.
Este dolor (sensación de hormigueo, pinchazo, calor, o calambres), se produce, entre otras razones, porque aunque se haya amputado determinada parte del cuerpo, su representación en el cerebro continúa existiendo, pues lo que se cortan son las fibras terminales del órgano, pero no la central, que está en el cerebro, a este fenómeno se le conoce como Síndrome del Miembro Fantasma.
El síndrome y el dolor del mismo son causados por una reorganización del cerebro que le otorga nuevas funciones al área responsable del miembro amputado, según lo explica el médico Carlos Francisco Fernández, presidente de la Asociación Colombiana para el Dolor.
El dolor de un miembro fantasma a veces es tan intenso que es muy difícil controlarlo. Incluso, muchos pacientes se vuelven dependientes de la morfina.
13.CADENA DE EVALUACION DE DAÑOS Y ANALISIS DE NECESIDADES
El Curso de "Evaluación de daños y análisis de necesidades", ha sido elaborado por la Oficina
Regional para América Latina y el Caribe de USAID/OFDA, con Sede en San José Costa Rica.
El Grupo de Dirección estuvo compuesto por Paul C. Bell, Ricardo Bermúdez, René Carrillo y
Alejandro James. El Grupo de Diseño fue conformado por Deny Avendaño, Carlos Córdova,
Manuel Obando, Mario Potestá, Hugo Prado, Geovanny Rodríguez, Juan Pablo Sarmiento,
Orlando Tejada. La revisión fue realizada por Jorge Grande; el desarrollo de los contenidos y la
elaboración de documentos y materiales estuvo a cargo de Juan Pablo Sarmiento.
14. PLANIFICACION DE SIMULACROS
Un simulacro es un ensayo o práctica sobre cómo se debe actuar en caso de una emergencia, provocada por un temblor, incendio, inundación, huracán, entre otros. Los simulacros deben efectuarse, de ser posible, en todo lugar en el que pudiera sorprendernos una emergencia: nuestra casa, el trabajo, oficinas públicas, escuelas, supermercados, etcétera.Realizar un simulacro tiene muchas ventajas. La primera de ellas es que podemos comprobar, con anticipación, si las acciones de preparación son eficientes y nos permite corregir, en caso necesario, las acciones requeridas para una mejor atención de la emergencia.
Por otra parte, nos permite estar bien entrenados para actuar correctamente ante un desastre. Una ventaja adicional es que fomenta la cultura de protección civil entre los miembros de la familia y de la comunidad.
PASOS:
- Al escuchar la alarma abandonar lo que se está haciendo y guardar silencio. Recoger las pertenencias y esperar instrucciones.
- Escuchar con atención y obedecer las instrucciones del personal de la brigada de protección civil.
- Dirigirse a las salidas señaladas, sin correr, empujar o gritar.
- Durante el desplazamiento no entrelazar los brazos con los de otros compañeros, y no llevar cosas que puedan entorpecer el desplazamiento.
- Caminar rápido y naturalmente, evitar acciones que pongan en peligro la vida o el correcto funcionamiento del simulacro.
- No improvisar salidas, ya que los brigadistas ya realizaron una inspección para evacuarlo por la ruta que le brinda mayor seguridad.
- No intentar regresar por objetos personales olvidados.
15.NORMAS DE SEGURIDAD DE MISION:
Las reglas en su propósito y forma tienen una base técnica, sujeta a modificación por cambios tecnológicos que se sucedan en el tiempo.Para conocimiento de los trabajadores en todos los puestos de trabajos aparece un resumen de los análisis de riesgo de trabajo, de manera que conozcan los riesgos, forma de protección y procedimiento seguro del trabajo a efectuar.Los procedimientos tienen una base técnica, fundamentados en el conocimiento y la experiencia, cuya finalidad será delinear la ejecución eficaz y segura de una determinada actividad.
16.TIPOS DE BOTIQUINES:Un botiquín puede ser cualquier armario, caja o maleta que pueda contener los medicamentos y el material sanitario necesario para poder atender y aliviar pequeñas molestias, síntomas leves o trastornos menores, en las condiciones necesarias.
Sea cual sea el contenedor del material tendrá que estar convenientemente identificado.
17.AHOGADOS,OBSTRUCCION DE LA VIA AEREA:MANIOBRA DE HEIMLICH
A pesar de la incidencia existe una gran confusión en los términos. Modell en 1981propuso los siguientes términos:
Para la persona que fallece por asfixia por inmersión en agua .
Para la persona que sobrevive, al menos temporalmente, después de un accidente por inmersión.
Aunque en nuestra lengua se ha propuesto el término Pseudo-ahogamiento, consideramos que es mejor la denominación de semi-ahogamiento o Ahogamiento no consumado que indica claramente el suceso ocurrido y la posibilidad de vida posterior. Este a su vez, podría subdividirse en:
Se produce un espasmo de la glotis por Iaringoespasmo, por lo que el agua no llega al interior del árbol bronquial, perdiendo la conciencia debido a la hipoxia, secundaria a la apnea. Debe equipararse a un síncope con paro respiratorio; también se denomina ahogamiento blanco, por el aspecto pálido de la víctima. Este fenómeno ocurre en el 10% de los semi-ahogamientos que llegan al hospital.
Hay aspiración de líquido a los pulmones tras la fase inicial de laringoespasmo, por estímulos de la hipoxia y la hipercapnia en el centro respiratorio de la inspiración, correspondiendo fisiopatológicamente a un edema agudo de pulmón; se denomina ahogamiento azul y representa el auténtico cuadro de asfixia por inmersión. Ocurre en el 90% de los casos que acuden al hospital.
Por otro lado, según el medio en que se produzca, la inmersión puede ser por:
Que es hipertónica, cuya osmolaridad cuadruplica la del suero humano y desplaza líquidos hacia los alvéolos pulmonares y bronquios, dificultando el intercambio gaseoso, llegando a la muerte por asfixia, hipoxia, acidosis, hipovolemia con hemoconcentración y edema pulmonar.
Que es hipotónica e hiposmótica, y pasa rápidamente desde el alvéolo al torrente circulatorio, provoca hemodilución por hipervolemia, con hiponatremia y posible hemólisis, responsable de hiperpotasemia, con el consiguiente riesgo de fibrilación ventricular, hipoxia y edema pulmonar.
Que es igual al del agua dulce, con el agravante del cloro que produce acción tóxica en la pared alveolar.
Que presenta dos problemas añadidos; la contaminación bacteriana y la química.
A continuación se citan otras situaciones con diferente denominación que podemos encontrarnos:
Existe el riesgo diferido de infección respiratoria, por aspiración de microorganismos, responsables de neumonía o bronconeumonía.
Es aquel que provoca la muerte de una manera súbita por parada cardíaca, tras la inmersión en agua fría, observada ocasionalmente en adultos jóvenes. Se atribuye a un cuadro vaso-vagal desencadenado por el impacto del agua en la nuca o en la faringe.
Es poco frecuente y suele producirse en buceadores. La hiperventilación permite prolongar el tiempo de apnea, y tolerar niveles de PaO2 de 35 mm de Hg o menores, sin sentir la necesidad imperiosa de respirar. Al ser estos niveles de PaO2 incompatibles con una función cerebral normal los sujetos sienten bienestar, euforia, mareo y amnesia de la última parte de la inmersión, progresando en los casos más graves, a la pérdida de conciencia, produciendose una relajación de la glotis y entrada de agua en los pulmones.
Sería aquel episodio de semi-ahogamiento recuperado inicialmente y seguido a las 6-24 hs. de insuficiencia respiratoria aguda grave.
En cualquier caso, el principal acontecimiento tras la inmersión es la hipoxemia arterial, que puede ser mortal.
Cuando un objeto compromete la permeabilidad de la via aerea compromete la vida. En la reanimacion cardiopulmonar veremos la forma de abrir las vias en el caso de una victima supuestamente inconsciente, donde sera la propia lengua del accidentado la que impedira el paso del aire. En este caso, va a ser un objeto el que va a entorpecer el paso del aire hacia los pulmones, pudiendo la victima estar consciente o no.
Antes de continuar, recordemos por un momento la anatomia de las vias respiratorias. Estas se dividen en dos partes: vias respiratorias altas y bajas. La boca, nariz , faringe y laringe constituyen las vias respiratorias altas. Traquea, bronquios y bronquiolos las vias bajas. Habitualmente las obstrucciones se localizan en las vias altas con lo que obstruccion es total. Una vez que el objeto pasa de la traquea, la obstruccion es parcial pues el objeto suele alojarse en el bronquio derecho, permitiendo la ventilacion del izquierdo.
La obstruccion de la via aerea por un cuerpo extraño suele ir acompañada por el estado de consciencia de la victima y la ingestion accidental de un cuerpo, bien comida u otros objetos, causa de la asfixia. Si estamos presentes observaremos como la victima lleva sus manos al cuello, signo universal de atragantamiento y asfixia. Si no estuvieramos presentes en el preciso momento del atragantamiento la observacion del lugar puede darnos una pista de vital importancia (p.ej. un niño desmayado junto a un bote de canicas). Que hacer entonces?.
NIÑO ( 4 Años)
En un niño menor de un año realizaremos la MANIOBRA DE HEIMLICH adecuada a esta edad (Fig. 2). Le colocaremos a horcajadas en el antebrazo del auxiliador, quien le dara cuatro golpes entre los omaplatos; en caso de fracaso, girar al niño sobre la espalda, con la cabeza baja y efectuar cuatro apretones sobre la parte anterior del torax, en mitad del esternon.
ADULTOS
En un niño grande o en un adulto, realizaremos la MANIOBRA DE HEIMLICH para estas edades . Esta maniobra pretende desalojar cualquier obstaculo de las vias aereas mediante un brusco aumento de presion intratoraxica. La maniobra de Heimlich tiene diversas modalidades segun esto la victima de pie o acostada.
* Si la victima esta DE PIE: el socorrista se colocarla detras de ella, colocando los brazos por debajo de los de la victima. Seguidamente cerrara la mano alrededor del dedo pulgar en forma de pudo, lo colocarla horizontalmente con el dorso de la mano hacia arriba y el pulgar justo por debajo del esternon. La otra mano la colocara sobre el otro extremo del pulso. En esta posicion tirara bruscamente hacia el comprimiendo el abdomen en sentido ascendente varias veces seguidas.
* Si la victima esta SENTADA: el socorrista se colocarla detras de ella con las rodillas flexionadas para estar a la altura mas correcta, y procedera como en el caso anterior.
* Si la victima esta EN EL SUELO: el auxiliador lo estira boca arriba, colocandose a horcajadas sobre sus muslos, con la palma de la mano encima del ombligo y la otra mano sobre la primera. De esta forma comprimira hacia abajo y hacia la cabeza bruscamente varias veces. El auxiliador ha de colocar la cabeza de la victima ladeada para facilitar la salida de objetos.
En todos los casos las maniobras pueden repetirse varias veces seguidas y acompañandose de la busqueda y retirada de objetos de la boca.
Si todo esto no fuera suficiente o la victima permaneciera inconsciente o tomara una coloracion violeta practicariamos varias insuflaciones con la intencion de alojar el posible objeto en las vias bajas permitiendo una ventilacion parcial. Si tras extraer el cuerpo extraño no respirara practicariamos la R.C.P.
18.REANIMACIÓN CARDIO- PULMUNARLa reanimación cardiopulmonar (RCP), o reanimación cardiorrespiratoria (RCR), es un conjunto de maniobras temporales y normalizadas internacionalmente destinadas a asegurar la oxigenación de los órganosvitales cuando la circulación de la sangre de una persona se detiene súbitamente, independientemente de la causa de la parada cardiorrespiratoria.
Los principales componentes de la reanimación cardiopulmonar son la activación del servicio médico de emergencias dentro o fuera del hospital y la asociación de compresiones torácicas o «masaje cardíaco externo» (MCE) con ventilación artificial. Otros componentes relacionados incluyen la maniobra de Heimlich y el uso de desfibriladores externos automático.Las recomendaciones específicas sobre la RCP varían en función de la edad del paciente y la causa del paro cardíaco.Se ha demostrado que cuando la RCP es puesta en práctica por personas adiestradas en la técnica y se inicia al cabo de pocos minutos tras el paro cardíaco, estos procedimientos pueden ser eficaces en salvar vidas humanas.19.LIPOTIMIA Y DESMAYO
El desmayo es un estado de malestar repentino, con pérdida parcial o total del conocimiento. Dura sólo unos minutos y ocurre cuando no llega suficiente sangre al cerebro durante un periodo corto de tiempo.
Las causas del desmayo o lipotimia pueden ser:
Emociones fuertes (temor, alegría), aire viciado en sitio cerrado, ayuno prolongado, dolor.
20.ATAQUES DE ANSIEDAD Y EPILEPSIA
es una emoción que surge ante cualquier situación o sensación de amenaza o agresión a la identidad del yo personal.La ansiedad:
Puede aparecer en gran variedad de circunstancias, desde la normalidad a la patología. Según Freud (en 1926), la ansiedad normal sería "la ansiedad en relación con un peligro conocido".
Los ataques de ansiedad o reacciones ansiosas agudas, son reacciones de gran intensidad que surgen en relación con circunstancias inusuales y muy traumáticas: catástrofes naturales (terremotos, inundaciones), incendios, guerras,etc.La epilepsia: puede definirse como un trastorno transitorio de la conciencia o de la función motriz,sensitiva o vegetativa, con o sin pérdida de la consciencia. El cuadro clínico se caracteriza por la aparición repetida de crisis cerebrales que van acompañadas de espasmos generalizados (convulsiones) o limitados, o bien cursan sin espasmos. Estos ataque suelen ir acompañados de amnesia (pérdida de memoria), relajación de esfínteres y mucha salivación.
21.HEMORRAGIAS Y SHOCK HIPOVOLEMICO
Qué es:
El término shock se utiliza para describir una situación médica en la cual los órganos y tejidos del organismo no reciben un aporte suficiente de oxígeno y nutrientes, ello conlleva a una muerte progresiva de las células y a un fallo en la función de los diferentes órganos que puede abocar a la muerte.
Esta falta de aporte se produce básicamente debido a que la cantidad de sangre que llega a los tejidos es insuficiente por un mal funcionamiento del corazón (shock cardiogénico), por una pérdida de líquidos corporales (shock hipovolémico) o por una infección grave (shock séptico). Así, el shock hipovolémico es un tipo de shock que se produce como resultado de una pérdida rápida e importante de fluidos corporales.
Cómo se produce:
La volemia es el porcentaje total de sangre de un individuo. A su vez la sangre se halla constituida por una porción líquida llamada plasma (55%) y otra formada por células (glóbulos rojos principalmente). El mayor porcentaje de la volemia está representado por agua.
Ante pequeñas disminuciones de volemia (<15%) el organismo tiene mecanismos de compensación (aumento de la presión arterial y de la frecuencia cardíaca) que permiten que el corazón continúe bombeando sangre normalmente y asegurando los nutrientes adecuados. Cuando se producen pérdidas más importantes (como una hemorragia abundante) y especialmente si se producen de forma rápida, el organismo pierde esta capacidad de compensación o ésta no es suficiente entrando en situación de shock.
Las causas principales de shock hipovolémico incluyen:
- Pérdida importante de sangre (shock hemorrágico). Hemorragias externas (por ejemplo, debidas a traumatismos) o hemorragias internas (como un sangrado gástrico por una úlcera de estómago).
- Pérdida de agua y electrolitos (sodio y potasio): vómitos y diarreas importantes.
- Pérdida de plasma: quemaduras.
- Síntomas: La deshidratación causada por la pérdida de líquidos del organismo se refleja en una serie de síntomas:
- Respiración rápida
- Palpitaciones por aumento de la frecuencia cardiaca
- Confusión y mareos por alteración del nivel de conciencia
- Frialdad y palidez de la piel
- Sequedad de mucosas (lengua y ojos secos)
- Debilidad generalizada y malestar por disminución de la presión arterial
- Disminución de la diuresis
22. INTOXICACIÓN POR GASES
- El monóxido de carbono (CO) es un gas incoloro, inodoro e insípido13,14 características que le han valido el sobrenombre de “asesino silencioso”15. Se produce durante la combustión incompleta de diferentes materiales orgánicos que contienen carbono8,15,16, siendo las fuentes más frecuentes tubos de escape de automóviles, calefacciones de fuel-oil, madera, lana, algodón, papel, aceites y gasolina, entre otras8,13. Así se comprende que la máxima incidencia de intoxicación por CO se produzca durante los meses de invierno13. Cabe destacar el cloruro de metileno, producto que se encuentra principalmente en decapantes de pinturas y cuyos vapores, una vez absorbidos a través de los pulmones, son metabolizados en el hígado, produciéndose CO13,17.
INTOXICACIÓN POR CIANURO
El cianuro es una sustancia que se absorbe rápidamente por vía respiratoria, aunque también puede hacerlo por vía cutánea o digestiva8,23. El cianuro podemos encontrarlo en forma de gas, como ácido cianhídrico, gas incoloro40, con un característico olor a almendras amargas, aunque esta capacidad de percepción está condicionada genéticamente y está ausente en un 20-40% de la población23. El cianuro proviene de la combustión, a altas temperaturas y en ambiente pobre en oxígeno, de sustancias nitrogenadas naturales (madera, papel, lana, seda) o sintéticas (poliuretano, moquetas, resinas, plásticos, etc.). Se utiliza en la industria fotográfica, en la industria química y en la síntesis de diversos productos, como el plástico. También podemos encontrar cianuro en alimentos habituales en nuestro medio, como cerezas, melocotones y almendras.
23. INSOLACION (GOLPE DE CALOR) Y ENFRIAMIENTO GENERALIZADO
Cuando se viaja a países tropicales con climas muy extremos ¡cálidos, húmedos y sofocantes o cálidos secos y deshidratadores!, es importante respetar ciertas normas para evitar la postración por calor. Esta puede manifestarse bajo tres formas posibles: astenia por calor, golpe de calor e insolación, y todas ellas pueden resultar peligrosas.
La primera se produce debido a una excesiva sudación que disminuye los líquidos del organismo con posible pérdida salina. La sensación de calor es insoportable, la piel aparece pálida y sudorosa, se experimenta una gran debilidad general, ansiedad e irritabilidad y náuseas.
En el golpe de calor, sin embargo, la sudoración está contenida y la temperatura corporal asciende peligrosamente, la piel se seca, enrojece y se calienta, puede manifestarse algún tipo de confusión mental y la respiración se acelera.
Por último, el golpe de sol o insolación se produce cuando se pasa por alto la obligada precaución de mantener la cabeza cubierta y al resguardo del sol durante un cierto periodo de tiempo, una pequeña siesta en la playa, por ejemplo. Se manifiesta con cefaleas cada vez más agudas, rigidez en la nuca y estado confuso
Ante cualquiera de estos síntomas es muy importante reaccionar a tiempo. En su tratamiento se impone mantener como mínimo la cabeza en la sombra, el enfriamiento rápido con compresas frías (frente y axilas), ventilación (aire fresco) hasta conseguir bajar la temperatura a, como mínimo, 38,5 grados, el reposo y la rehidratación salina (mediante bebidas frías a pequeños sorbos).
Los casos más graves pueden incluso requerir hospitalización.
Ante los primeros síntomas de postración solar una de las medidas importantes es la rápida rehidratación. El té de ginseng con limón endulzado con un poco de azúcar es una opción completa ya que el agua sola puede no ser suficiente si ha habido una intensa sudación con pérdida de sales minerales.
Esta bebida aporta agua al organismo; gracias al limón, repone sales minerales y vitamina C, la cual es útil para neutralizar el efecto de los radicales libres que se producen por el exceso de sol; y, finalmente, el ginseng, un adaptógeno tónico- regulador, ayuda a superar el estrés y la fatiga psicofísica solar.
El enfriamiento generalizado se produce cuando la temperatura corporal desciende a 33-34 C. La principal causa es la exposicion a temperaturas bajas sin protegerse con suficiente ropa de abrigo. La persona en estas condiciones presenta: temblor, apatua y obnubilacion.
Actuacion:
- abrigarle con mantas, ropa,
- mantenerle activo,
- darle a beber bebidas calientes (NO alcoholicas), si esta consciente.
24.ELECTROCUCION:
La electrocución es un accidente que puede ocurrir en el trabajo, producido por una descarga eléctrica provocada por distintos motivos.Cualquier lesión debida a la electricidad es potencialmente grave, tanto si se ha producido por alta tensión como por la tensión doméstica de 220 voltios. La electricidad se extiende a todos los tejidos del cuerpo y llega a causar daños profundos y generalizados, aun cuando exteriormente la piel no muestre más que una pequeña señal en el punto de contacto con la corriente. Una instalación de un aparato eléctrico en mal estado puede producir descargas eléctricas.
Esto se da por que el cuerpo actúa como intermediario entre el conductor eléctrico y la tierra, pasando la corriente por todos los tejidos y causando las lesiones a los mismos, pudiendo llegar a ocasionar la muerte por paro cardiorrespiratorio.
El shock que produce en el individuo la corriente eléctrica, que entra y sale del cuerpo, puede derribarlo, provocarle la pérdida de conciencia o incluso cortarle la respiración e interrumpir los latidos cardíacos.
25.ESGUINCES Y TORCEDURAS
Las torceduras o estirones musculares son lesiones queocurren debido a un excesivo esfuerzo en la realización de una actividad física (pintar el techo, levantar un objeto pesado entre otros), lo que hace que las fibras musculares se estiren y, a veces, se desgarran.
Los esguinces, en cambio, ocurren cuando los ligamentos queconectan el músculo al hueso en una articulación se desgarran como en los casos de un tobillo torcido o un esguince en una muñeca.
En este caso, los músculos, los tendones y los vasos sanguíneos también pueden sufrir algún daño lo que causa dolor e inflamación.
Los esguinces y las torceduras deben ser tratados de acuerdo con el grado de la lesión. En este sentido, las lesiones de primer y segundo grados (lesiones con poco dolor, inflamación reducida y poca pérdida de movimiento) se pueden curar con remedios caseros. Sin embargo, las lesiones de tercer grado (mucho dolor, gran inflamación y contracción muscular espasmódica).requieren de evaluación médica inmediata.
26. LUXACIÓN Y DISLOCACIÓN:
Una luxación o dislocación es toda lesión cápsulo-ligamentosa con pérdida permanente del contacto de las superficies articulares por causa de un trauma grave, que puede ser total (luxación) o parcial (subluxación). En semiología clínica, el término se conoce como abartrosis oabarticulación.En medicina, una dislocación es una separación de dos huesos en el lugar donde se encuentran en la articulación. Un hueso dislocado es un hueso que ya no está en su posición normal. Una dislocación también puede causar daño a ligamentos y nervios.Una luxación es la separación permanente de las dos partes de una articulación, es decir, se produce cuando se aplica una fuerza extrema sobre un ligamento, produciendo la separación de los extremos de dos huesos conectados.
27. POLITRAUMATIZADO, TRAUMATISMO CRANEOENCEFALICO E INCONSIENCIA:
Corresponde al paciente que ha sufrido un traumatismo violento, con compromiso de más de un sistema o aparato orgánico y a consecuencia de ello tiene riesgo de vida.
Esta definición que implica violencia, graves lesiones y especialmente riesgo de vida, diferencia al politraumatizado del policontundido y del polifracturado que, aun con lesiones graves, no lleva implícito un riesgo de vida.
En la actualidad los traumatismos son la principal causa de muerte dentro de las primeras cuatro décadas de la vida. Como causa global de muerte en todas las edades, el trauma es superado únicamente por el cáncer y las enfermedades cardiovasculares.
Los traumatismos constituyen una enfermedad devastadora y destructiva que afecta especialmente a jóvenes, los miembros potencialmente más productivos de la sociedad. En EE. UU. ocurren anualmente cincuenta millones de accidentes, de los cuales un 20% deja secuelas invalidantes. Directa o indirectamente los traumatismos constituyen uno de los problemas de salud más caros que se conocen, ya que por una parte involucran gastos en la atención médica y, por otro, en los días de trabajo perdidos anualmente (paciente-trabajador-joven).
El traumatismo craneoencefálico (TCE) es la alteración en la función neurológica u otra evidencia de patología cerebral a causa de una fuerza traumática externa que ocasione un daño físico en el encéfalo. El TCE representa un grave problema de salud y es la causa más común de muerte y discapacidad en la gente joven, sin contar las grandes repercusiones económicas relacionadas.3 5También puede definirse como la lesión directa de las estructuras craneales, encefálicas o meníngeas que se presentan como consecuencia de un agente mecánico externo y puede originar un deterioro funcional del contenido craneal.
El manejo médico actual de un TCE se enfoca en minimizar el daño secundario optimizando la perfusión y oxigenación cerebral y prevenir o tratar morbilidad no neurológica. Tiene un buen pronóstico si se usan medidas terapéuticas basadas en evidencias científicas, no obstante, el tratamiento de esta enfermedad sigue siendo un reto para la medicina debido a las controversias que ha generado.
En el lenguaje corriente, el término inconsciente se utiliza como sustantivo para designar el conjunto de los procesos mentales que no necesitan depender de una prioridad, pues o bien no son relevantes para la tarea que se está desarrollando o porque ya tienen un camino establecido que atiende a esos eventos de forma automática, por lo que no son pensados conscientemente. También se puede emplear como adjetivo, con una connotación peyorativa, para hablar de un individuo irresponsable o loco, incapaz de dar razón de sus hechos y gestos.
Empleado por primera vez como término técnico en lengua inglesa en 1751 (con la significación de no consciente) por el jurista escocés Henry Lord Kames (1696-1782), el término inconsciente se popularizó más tarde en Alemania, en la época romántica, (por ejemplo, en un poema de Goethe A la luna (1777) se utiliza por primera vez el término en alemán: "unbewusst") designando un depósito de imágenes mentales, una fuente de pasiones cuyo contenido escapaba a la consciencia.
En psicoanálisis, el inconsciente es el concepto clave de la teoría, puesto que constituye su principal objeto de estudio, y designa en el sentido tópico un sistema y un lugar psíquico desconocido para la conciencia ("la otra escena") y en el sentido dinámico al conjunto de los contenidos reprimidos que son mantenidos al margen, apartados de la conciencia, aún cuando ellos muestren una permanente efectividad psíquica e intensa actividad a través de mecanismos y formaciones específicas.
28.INMOVILIZACIONES Y TRANSPORTE. RAUTEK Y RETIRADA DE CASCO
INMOVILIZACIONES:
La inmovilización tiene como fin evitar movimientos a nivel de la lesión (efecto antiálgico y relajante muscular) así como corregir el desplazamiento de los fragmentos, de una forma definitiva o temporal.
Existen dos tipos de inmovilización: interna y externa. Únicamente nos vamos a ocupar de la segunda, ya que la primera es la que los traumatólogos realizan en el quirófano.
Para realizar una inmovilización externa, en primeros auxilios, podemos utilizar materiales tales como: mantas, pañuelos, toallas, vendas, tablas de madera, palos, ramas de árboles, etc.
Es decir, todo aquello que tengamos a manos y que creamos que puede sernos útil.
CÓMO INMOVILIZAR:
A. TRAUMATISMO DE COLUMNA (a cualquier nivel):
B. TRAUMATISMOS DE HOMBRO , CODO Y BRAZO:
- evitar lateralizaciones, rotaciones, y flexoextensiones,
- colocar la cabeza en posición neutral, manteniendo en todo momento una ligera tracción,
- colocarle un collarín cervical homologado o de construcción propia (con periódicos, cartón, cordones, cinturones, etc),
- moverle en bloque,
- poner hielo sobre la zona contusionada.
C. TRAUMATISMOS DE ANTEBRAZO, MUÑECA O MANO:
- colocarle un cabestrillo con un pañuelo o similar,
- inmovilizar el brazo, pegándolo al cuerpo (con otro pañuelo),
- poner hielo sobre la zona contusionada.
D. TRAUMATISMO DE CADERA Y MIEMBROS INFERIORES
- poner el brazo en cabestrillo con la mano algo más elevada que el codo,
- poner hielo sobre la zona contusionada.
- inmovilizar el miembro afecto, uniéndolo al contralateral,
- a ser posible, transportar el miembro elevado,
- poner hielo sobre la zona contusionada.
TRANSPORTE
Antes de realizar cualquier maniobra de movilización a un accidentado se han de tener presente siempre dos consideraciones:
- Nunca se moverá un herido cuando sólo haya un auxiliador. Al menos se precisarán dos auxiliadores para mover adecuadamente a un herido.
Uno de los mejores métodos para la correcta movilización de un accidentado (en ausencia de material de movilización especial: camilla de tijera, colchón de vacío, etc), es el denominado de "auxiliadores alternos", ya que es de los que más seguridad dan. Pueden intervenir tres o más auxiliadores, precisándose que la víctima esté en decúbito supino (acostado boca arriba).
- Al herido hay que moverle como si fuese un bloque rígido. Es decir, hay que impedir el movimiento voluntario de sus articulaciones. Evitar toda flexión o torsión, transportándolo siempre recto como un poste, a fin de proteger su médula espinal en caso de fractura de la columna vertebral.
Los socorristas se colocarán de rodillas a los lados del herido y procederán así:
Otro colocado al mismo lado del anterior, pondrá sus manos debajo de los glúteos y rodillas; El tercero, se colocará al lado opuesto y sujetará la espalda y los muslos; Enlazarán sus manos.
- Un auxiliador colocará sus manos debajo de la cabeza-cuello y espalda de la víctima;
Y a la vez, levantarán con suavidad a la víctima, cuando uno de ellos lo indique con su voz.
RETIRADA DEL CASCO.
La gran eficacia preventiva del casco en los accidentes, no resta el peligro que supone su retirada por personal inexperto. Este peligro es el de producir en los accidentados con lesión en columna vertebral, una parálisis definitiva. No debe retirarse cuando ello suponga más peligro que el no quitarlo, es decir:
- si los socorristas no están entrenados en la técnica,
- si sólo hay un socorrista,
- si no se puede retirar por el método que describiremos,
El casco debe retirarse cuando el accidentado se encuentre en parada cardio-respiratoria, y siendo imprescindible para reanimarlo (según las características del mismo: integral).
- si el accidentado está consciente, respira sin dificultad y se sospecha lesión de la columna vertebral. En este caso, el casco no se retirará hasta la realización de un estudio radiológico en el hospital.
Si el socorrista no retira el casco tiene que:
- tranquilizar al accidentado,
- decirle que no mueva el cuello,
- abrir la visera del casco, para facilitarle la respiración,
- colocarle un collarín cervical (homologado o de construcción propia) y
Para iniciar la retirada del casco, es preciso que la víctima esté situada en el suelo en decúbito supino y con la cabeza, cuello y tronco alineados. Si para lograr esta posición debemos moverle, un socorrista deberá fijar manualmente la columna cervical.
- colocarle un rodillo de tela debajo del cuello, sin moverlo.
A continuación se procederá a la retirada del casco, pero de la siguiente manera:
El socorrista A mantiene alineados la cabeza, el cuello y el tronco. Sujeta el casco con sus dos manos y tira ligeramente de él hacia atrás. Coloca sus dedos en la mandíbula de la víctima para evitar que el casco se desplace bruscamente. Riesgo que existe porque su correa puede estar floja.
El socorrista B, corta la correa de fijación o suelta su engache
El socorrista B fija y tensa suavemente el cuello colocando una mano bajo la nuca y la otra en la mandíbula. Lo que realizará sin mover el cuello.
El socorrista A retira el casco. Para ello lo sujetará lateralmente con ambas manos, separando sus bordes para así facilitar su desplazamiento, mientras tanto tirará suavemente de él. Si el casco cubre completamente la cara, para poder pasar la nariz es preciso elevar ligeramente, parte anterior
El socorrista B mantendrá el cuello fijo mientras A retira el casco
Tras la retirada del casco, el socorrista A sustituirá al B en la fijación del cuello, manteniendo el alineamiento de la cabeza, cuello y tronco, tirando ligeramente hacia atrás.
El socorrista B colocaráun collarín cervical. Pero al no garantizar la inmovilización absoluta del cuello, el socorrista A mantendrá la fijación manual, mientras que el B atiende al accidentado.
ORGANIZACIÓN DE UN CAMPAMENTO
1.CRONOGRAMA:
2.COMO BUSCAR EL TERRENO
El lugar más adecuado preferiblemente debe ser un poco inclinado para que las lluvias corran, libre de maleza, tierra ceca, piedras y lo más importante de hormigueros. Si el sitio tiene maleza, realizar una limpieza del terreno desyerbar con machetes. Si tiene piedras se recomienda quitarlas, las piedras pueden romper la carpa e incomodar en la dormida de los campistas.
Cuando hay un hormiguero se aconseja buscar otro terreno " si la carpa se arma encima del hormiguero las hormigas se alborotan y pueden picar a nuestros campistas". Al escoger un sitio inclinado debemos, colocar la puerta de la carpa hacia la parte más baja y la pared de atrás hacia la parte más alta.
El terreno debe estar cubierto de hierba o un poco arenoso para que absorba fácilmente el agua. Debe haber agua a una distancia prudente, para realizar el montaje de cocinas y baños. Ubicar la suficiente leña para utilizarlo como combustible (chamizos, yesca), suficiente para cada uno de los grupos y para utilizarlas en las construcciones (zapateros, tenderos, maleteros, Baños, cocinas, etc.).
3.CONSTRUCCIÓN DEL CAMPING Y SUS REQUISITOS DE SEGURIDAD:
Cuando emplacemos la carpa, comenzaremos por colocar el piso y casi en la totalidad de los modelos tenemos una única puerta, ¿para donde la orientamos? Para esto hay que tener en cuenta el viento y la caída del terreno, para el primer punto evitar orientarla en la dirección que provengan los vientos más fuertes de la zona, y usualmente se evita orientar al sur la puerta debido al frío que proviene más desde ese punto cardinal; y en cuanto a la caída del terreno, la puerta si o sí debe apuntar hacia la parte más baja del mismo, ya que así evitamos que entre agua si llueve, cuando ésta se desplace de manera natural por la inclinación.
Para ayudar a contrarrestar esto último se suele hacer una canaleta en la tierra rodeando la carpa, salvo delante de la puerta, de manera de evitar que la acumulación de agua corra por allí, sin acercarse a la base de nuestra carpa.
Otro factor es el clavado de las estacas debe ser firme, que tengan buen asentamiento, evitando clavarlas en el barro o tierra que se desprenda, se clavan hasta el fondo y sin hundir la cabeza que será lo que nos ayudará luego a retirarlas. Les aconsejamos darles a las estacas un ángulo opuesto, de manera tal que las cabezas de las estacas apunten alejándose de la carpa y así asegurándonos que hacen la fuerza necesaria.
El sobrelecho, no es solamente para dar el color de nuestra carpa, sino que también nos proveerá sombra y además es el material impermeable que nos protegerá en caso de lluvia, por lo tanto un consejos importante sería que al momento de instalar el sobrelecho revisar que no se toque con la tela del techo de la carpa en ningún punto, porque esto ocasiona que el agua filtre al interior de la carpa y va a resultar molesto.
5.ORGANIZACIÓN DE PATRULLAS:
Cargos permanentes
Guía de Patrulla: es elegido entre los integrantes de la patrulla de acuerdo a características como: responsabilidad, compresión, iniciativa, organización, creatividad, alegría, autenticidad, etc. Deberá tener claro el sentido de lealtad y poder reconocer sus posibilidades y limitaciones.
6. MENU PARA CAMPAMENTOS:
 MIERCOLES:
MIERCOLES:Comida:
- Rancho Frío
- Te y galletas
- 4 sobres de te filtrante
- 8 paquetes de galletas
- 1/8 Kg de azúcar
-
JUEVES:
Desayuno
- Pan con mantequilla y mermelada
- Leche con cocoa
- 1/2 vaso de mermelada
- 2 bolsas de leche en polvo (2 lt)
- 1/8 Kg de azúcar
- 1 sobre chico de cocoa
- 16 panes
- 1/4 kg margarina
-
 Almuerzo:
Almuerzo:- Fideos en salsa de carne (rojos)
- Refresco
- Fruta (manzanas)
- 1.5 Kg de tallarines
- 1/2 kg de carne molida
- 1/4 Kg tomate
- !/4 Kg de zanahoria
- 1/4 Kg de cebolla
- Hongos, laurel, sal y pimienta
- 4 cucharadas de aceite
- 2 sobres de refresco
- 2 limones
- 1/4 Kg de azúcar
- 8 manzanas (entre 1.5 a 2kg)
 Cena
Cena- Sopa a la minuta
- Arroz Chaufa
- Chocolatada
 - 1/4 de carne molida
- 1/4 de carne molida- 3 "cubitos de sabor a carne, sal, pimienta, etc.
- 1/4 de fideos de cabello de ángel
- 1 rama de apio
- 1 cebolla grande (125 g)
- 2 tomates (125g)
 - 1.5 Kg arroz
- 1.5 Kg arroz- 1/4 kg huevos (4 huevos)
- 1/2 atado de cebolla china
- 1 pimiento
- Kion, sal, pimienta, etc
- 1 frasco chico de sillao
- 1/4 Kg hot-dog (o tocino o carne o pollo)
- 1/8 aceite
- 1 cucharadita de mantequilla
- 2
 bolsas de leche en polvo (2 lt)
bolsas de leche en polvo (2 lt)- 1/8 azúcar
- 1 sobre chico de cocoa
- 1 tableta de chocolate
- 1 cucharadita de vainilla
SABADO:
Desayuno
- Pan con mantequilla y mermelada
- Leche con cocoa
- 1/2 vaso de mermelada
- 2 bolsas de leche en polvo (2 lt)
- 1/8 Kg de azúcar
- 1 sobre chico de cocoa
- 16 panes
- 1/4 kg margarina
Almuerzo (se supone una larga excursión todo el día sábado)
- 2 sándwichs con torrejas

- 2 sándwichs con atún y cebolla
- Refresco
- 2 frutas (manzana y mandarina)
- 32 panes
- 1/4 de carne molida
- 1/4 de harina
- 2 tomates (1/8 Kg)
- 2 huevos (1/8 Kg)
- 1/4 de aceite (para torrejas y atún)
- 1/4 de cebolla (para la torreja y el atún)
- sal, pimienta, etc.
- 2 latas de atún
- 4 limones ( 2 para el refresco y 2 para el atún)
- 1/4 de azúcar
- 8 manzanas (1.5 a 2kg)
- 8 mandarinas (1.5 a 2kg)
Cena:
 - Arroz Chaufa
- Arroz Chaufa- Chocolatada
- Galletas
- 1.5 Kg arroz
- 1/4 kg huevos (4 huevos)
- 1/2 atado de cebolla china
- 1 pimiento
- Kion, sal, pimienta, etc
- 1 frasco chico de sillao
- 1/4 Kg hot-dog (o tocino o carne o pollo)
- 1/8 aceite
- 1 cucharadita de mantequilla
- 2 bolsas de leche en polvo (2 lt)
- 1/8 Kg azúcar
- 1 sobre chico de cocoa
- 1 tableta de chocolate
- 1 cucharadita de vainilla
- 8 paquetes de galletas
DOMINGO
Desayuno:
- Pan con mantequilla y mermelada
- Leche con cocoa
- 1/2 vaso de mermelada
- 2 bolsas de leche en polvo (2 lt)
- 1/8 Kg de azúcar
- 1 sobre chico de cocoa
- 16 panes
- 1/4 kg margarina
 Almuerzo:
Almuerzo:- Seco de Pollo
- Refresco
- Fruta (sandía)
- 1.5 Kg arroz
- 1 pimiento grande
- 2 sobres de culantro en polvo
- sal, pimienta, etc
- 2 kg de pollo
- 150 gr. de alverjillas
- 2 zanahorias grandes
- 2 cucharadas de aceite
- 2 sobre de refresco
- 2 limones
- 1/4 Kg de azúcar
- 1 sandía Chica (3 kg)
7.LETRINA VIRTUAL
8.COCINA VIRTUAL:
9.MAPA, CAMPAMENTO 18 PATRULLAS:
10. NOMBRE DE LAS PATRULLAS:
-Los Espartanos
-Los Tigres
-Al pinitos
Entre otros.
11.DEMARCACIÓN O LIMITE QUE SE HACE EN UNA PATRULLA:
Es lo que nos divide de otras patrullas, pero esta demarcación o limite que se le hace alrededor del campamento puede ser el mismo canal para el agua y claro esta que también puede ser con un lazo.
Fotos del campamento A.LL.C
2014:
























